Les allergies alimentaires (AA), avec la dermatite atopique (DA), sont les premières manifestations de la marche allergique, précédant l’apparition des allergies respiratoires avec l’asthme et la rhinite.
Les données du Réseau d’Allergo- Vigilance montrent que les allergènes les plus souvent responsables d’anaphylaxie alimentaire chez l’enfant de moins de 16 ans sont l’arachide (24 % des déclarations), suivie de la noix de cajou (13,7 %), des laits de mammifères (lait de vache et lait de chèvre/brebis 8,9 %), de la noisette (4,3 %) puis de l’œuf (4,1 %)
Allergie aux protéines de lait de vache
Précision capitale: on confond souvent l’allergie aux protéines du lait de vache (APLV) et l’intolérance au lactose. Le lactose est le sucre contenu dans le lait alors que les protéines de lait de vache sont des…. protéines. Ce sont deux entités bien différentes.
L’APLV est une forme d’allergie alimentaire qui touche surtout les nourrissons et les enfants de moins de trois ans. C’est la première allergie alimentaire à apparaître chez l’enfant, débutant le plus souvent chez le nourrisson, dans les premiers mois de vie. Sa fréquence est de l’ordre de 2 à 4 % des enfants en période préscolaire. Le risque est majoré si il y a des antécédents dans la famille. Elle guérit souvent pendant les premières années, mais certaines formes sont graves et/ou persistantes.
Il est assez fréquent que l’allergie aux protéines de lait de vache soit associée à d’autres allergies (par exemple aux œufs, aux protéines de blé ou à l’arachide).
Pour comprendre
Le lait contient plus de trente protéines, toutes potentiellement allergisantes. Les protéines sont identifiées et séquencées.
Les caséines et la β-lactoglobuline sont le plus souvent en cause, mais toutes les protéines peuvent être incriminées. La caséine est impliquée dans les allergies durables. On distingue différents type de caséines, qui ont toutes la particularité de rester stable, même soumise à des conditions susceptibles de les dénaturer, comme la chaleur par exemple.
Il existe deux types d’APLV
Il existe de nombreuses différences entre ces deux types d’allergies, comme s’il s’agissait de deux maladies distinctes.
1 APLV IgE-médiée: Réaction de type anaphylactique: allergie GRAVE
C’est la traduction d’un conflit entre des anticorps (IgE) anti-lait et les protéines du lait de vache (PLV).
- réaction rapide, de type immédiat : les symptômes débutent après un intervalle court, de quelques minutes à 2h, après l’ingestion des PLV. Cette réaction dure peu de temps, généralement moins de 6 à 8 h. Les symptômes sont la traduction d’une réaction parfois violente et potentiellement grave. ANAPHYLAXIE
2 APLV non IgE-médiée
C’est un mécanisme complexe secondaire à ensemble de réactions des cellules du système immunitaire contre les PLV, sans intervention des anticorps IgE.
- réactions de type retardé, avec un intervalle de quelques heures à quelques jours entre la consommation de PLV et l’apparition des symptômes.
Le diagnostic de l’APLV IgE médiée est aisée alors que celle non IgE dédiée est parfois difficile (ou non évoqué) car il n’existe pas d’examen de laboratoire pour confirmer l’APLV non IgE-médiée.
D’autre part, les signes cliniques sont dominés par des manifestations chroniques, difficiles à rattacher à la consommation de PLV. Le plus souvent, il s’agit de troubles digestifs chroniques et d’eczéma. L’intervalle libre souvent long entre la consommation de PLV et l’apparition des symptômes ne facilite pas l’évocation d’une relation de causalité. Le plus souvent, le seul moyen d’évoquer le diagnostic est de faire un test d’éviction des PLV pendant 4 semaines et de constater la disparition des symptômes. Ensuite, un test de réintroduction doit entraîner la réapparition des signes cliniques.
Que faire en cas d’APLV?
Si IgE médiée: finalement de diagnostic assez simple car les symptômes sont bruyants
Il faut arrêter tout apport de produits à base de lait de vache et mettre en place un suivi allergologique.
Si IgE non médiée:
- Il faut éviter le lait et tous les produits contenant des PLV.
- Une trousse d’urgence n’est pas nécessaire.
- Contrairement à la réintroduction très prudente dans l’APLV IgE-médiée, les essais de réintroduction du lait dans l’APLV non IgE-médiée peuvent être réalisés à domicile, à condition de pratiquer au préalable un prick-test et des RAST pour vérifier que ceux-ci sont toujours négatifs. Ensuite, on recherche la dose tolérée qui est une étape intermédiaire avant la guérison (tolérance).
L’évolution vers la guérison est constatée dans 100% des cas, et plus rapidement qu’en cas d’APLV IgE-médiée (parfois très rapidement au cours de la première année).
Régime sans protéines de lait de vache
L’idéal est de reprendre l’allaitement maternel, lorsque les symptômes apparaissent au moment du sevrage, et de le poursuivre le plus longtemps possible selon les possibilités maternelles.
Si l’enfant est nourri au lait artifiel il faut remplacer le lait infantile ( à base de lait de vache ou lait de chèvre) qu’il reçoit, par des formules spécifiques:
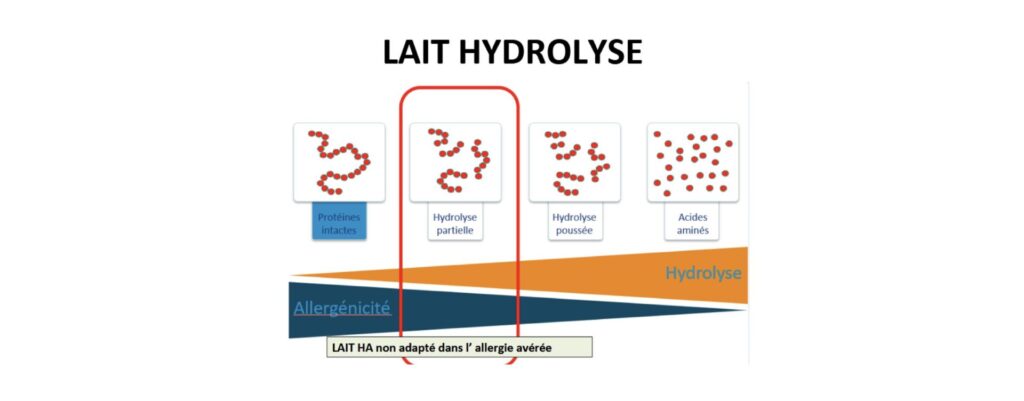
- un hydrolysat extensif de protéines lactées bovines : Allernova AR®, Althera®, Nutramigen LGG®, Nutriben APLV®, Prégestimil®, Pepticate®,
- ou un hydrolysat de protéines de riz : Modilac expert riz® 1er âge, 2e âge ou croissance, Modilac expert riz AR®, Novalac riz® (0 – 3 ans), Novalac riz AR,
- ou, en cas d’APLV sévère, une préparation à base d’acides aminés : Amina®, Neocate®, Neocate Advance®, Puramino®.
Ces laits sont vendus exclusivement en pharmacie.
Il faut aussi éviter le lait de vache, les laitages et les fromages, et les produits pouvant contenir du lait ou du lactose. Il faut exclure le lait de tous les mammifères car leur composition protéique étant proche des PLV, il existe un risque d’allergie croisée. En effet, il existe par exemple 80 % d’homologie (ou ressemblance) entre le lait de chèvre et le lait de vache. Attention aux laits infantiles à base d’isolat de soja, qui peuvent également donner lieu à une allergie croisée, surtout dans les allergies retardées.
Le Syndrome d’Entérocolite Induit par les Protéines Alimentaires (SEIPA)
Il s’agit d’une forme particulière d’APLV non IgE-médiée. Elle se traduit par une inflammation de l’intestin grêle et du côlon, responsable d’un tableau de gastro-entérite sévère avec vomissements, diarrhée et déshydratation, nécessitant le plus souvent une hospitalisation. Le traitement ne consiste pas en l’injection d’adrénaline, mais en la mise en place d’une hydratation par perfusion. Le début des symptômes est décalé par rapport à la consommation de PLV, mais de quelques heures seulement (4h environ). L’évolution, après exclusion des PLV, est habituellement favorable.
Du fait de ce caractère inhabituel, le diagnostic est souvent retardé, après plusieurs hospitalisations. Il n’est porté que par l’éviction des PLV de l’alimentation, le prick-test et les IgE étant négatifs puisqu’il s’agit d’une APLV non IgE-médiée.
Cette forme d’APLV disparaît en général à l’âge de 2 ans, mas des formes plus prolongées sont possibles.
POUR LA PREVENTION DES ALLERGIES ALIMENTAIRES CHEZ L’ENFANT
Les dernières recommandations de l’académie européenne d’allergologie (EAACI)
1. Ne pas donner de protéines du lait de vache en complément de l’allaitement les premiers jours de vie.
2. Introduction de l’œuf très cuit lors de la diversification.
3. Pour tous les enfants: introduction de l’arachide et des fruits à coque : idéalement entre 4 et 6 mois.
4. Ne pas faire de régime d’éviction préventif lors de la grossesse et l’allaitement.
5. Pas de soja (lait à base de) avant 6 mois
6. Pas d’intérêt des suppléments vitaminés, prébiotiques, probiotiques, huiles de poisson, symbiotiques lors de la grossesse, de l’allaitement et chez le nourrisson.
7. Agir très tôt sur la barrière cutanée via les émollients pour limiter les sensibilisations par voie cutanée.
8. Déconseiller l’application de cosmétiques à base de protéines alimentaires.
9. Éviter de toucher le nourrisson en consommant de l’arachide et/ou des fruits à coque (apéritifs).