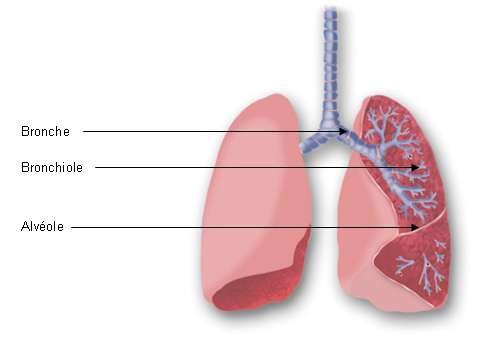
La bronchiolite est une » inflammation des bronchioles » provoquée par des infections virales. Les bronchioles inflammatoires sont rétrécies par un mécanisme mixte associant une sécrétion de mucus (glaires) et un rétrécissement du calibres des bronchioles et des bronches. La bronchiolite entraîne donc une obstruction des voies aériennes et donc une gêne respiratoire.
Il s’agit d’une infection virale respiratoire épidémique le plus souvent liée au VRS » Virus Respiratoire Syncitial ». En France l’épidémie commence fin novembre et se finit début mars. Il est responsable de la grande majorité des bronchiolites des nourrissons mais d’autres virus peuvent entrainer une bronchiolite ( rhinovirus, metapneumovirus…). Ce virus est transmis entre individus (=Transmission interhumaine).
100% des nourrissons sont en contact avec le VRS dans les deux premières années de vie sans forcément avoir une forme grave. C’est une maladie le plus souvent bénigne d’évolution spontanément favorable. La réponse immunitaire ne permet pas une protection sur du long terme raison pour laquelle les enfants peuvent s’infecter chaque année.
Elle débute par une rhinopharyngite peu fébrile avec une toux sèche, puis gêne respiratoire avec frein expiratoire, des râles bronchiques et des sibilants.
Si bronchiolite sans signe de gravité ==> PRISE EN CHARGE à la maison:
- désobstruction rhinopharyngée avant chaque prise alimentaire ( si le nez semble pris seulement)
- fractionnement alimentaire
- traitement anti-pyrétique si besoin (attention chez < 3 mois => reconsulter si fièvre)
- Mesures hygiéno-diététiques (lavage des mains, arrêt du tabagisme passif, couchage en décubitus dorsal, T° de la chambre ≈ 19°C)
Les signes de gravité
CONSULTEZ SANS ATTENDRE AUX URGENCES PEDIATRIQUES LES PLUS PROCHES DE LA MAISON
- état général très altéré: enfant somnolent, en sueur.
- âge moins de 8 semaines, ATCD de prématurité(<36 SA), pathologie associée à risque de décompensée (cardiaque++)
- boit moins de 50% de ses rations sur 24h ou vomissements
- détresse respiratoire sévère: fréquence respiratoire >60/min
Ils apparaissent le plus souvent si il existe des facteurs de risque ( prématurité, dysplasie broncho pulmonaire, cardiopathies cyanogènes, maladies chroniques)
Savoir reconnaitre une détresse respiratoire sévère
De nombreux parents ont peur de ne pas savoir reconnaitre les signes de gravité.
Voici une vidéo qui traduit une détresse respiratoire:
Prise en charge des bronchiolites non sévères à domicile
https://www.ameli.fr/yvelines/assure/sante/themes/bronchiolite
NOUVEAU PREVENTION DES BRONCHIOLITES A VRS PAR IMMUNISATION: NIRVESIMAB
Chaque fin d’année, en France, une vague épidémique de bronchiolite sévit et touche 30% des nourrissons âgés de moins d’un an. Les bronchiolites sont actuellement la première cause de passage aux urgences pédiatriques et d’hospitalisation (2 à 3 % des nourrissons de moins d’un an seraient hospitalisés pour une bronchiolite sévère chaque année) (1). La majorité des enfants hospitalisés (>85%) sont des nourrissons de moins de 6 mois nés à terme (2), sans comorbidité connue. Le « VRS » est responsable de 80% des bronchiolites. (Données Santé Publique France)
Face au risque de conséquences à long terme (asthme) pour les nourrissons hospitalisés pour bronchiolite à VRS, et dans un contexte de saturation des consultations de médecine de ville et hospitalière ainsi que des services de pédiatrie générale et de soins intensifs, il est important de renforcer la diffusion des messages de prévention.
Protection spécifique contre le virus VRS :
- – Immunisation passive par le Nirsévimab (Beyfortus®)Anticorps monoclonal (AMM européenne, avis favorable pour le remboursement Aout 2023 / Commission de transparence de la HAS). Délivrance gratuite pour la saison 2023/2024.
- – Modalités d’administration :
- QUI ? tous les nourrissons vivant leur 1ère saison d’exposition au VRS ycompris ceux répondant aux critères d’éligibilité au palivizumab (Pour 2023,nouveau-nés nés après le 6 février 2023)
- QUAND ?▪ A partir du 15 septembre 2023
▪ Dès la maternité pour les nouveau-nés nés à partir de septembre 2023,avant la sortie d’hospitalisation pour les nouveau-nés en néonatologie ou cardiopédiatrie, en ambulatoire pour les autres (Médecine de ville, PMI, SF selon les autorisations en attente).
COMMENT ?
▪ Dose : < 5 Kgs : 1 dose unique de 50mg IM (cuisse)
≥ 5 kgs : 1 dose unique de 100mg IM (cuisse) ▪ Prescription et administration :
o Prescription médicale
o Injecté par un médecin, ou par une infirmière (ou une sage-femme
dès que l’autorisation sera disponible) sur prescription d’un médecin.
- ▪ Disponibilité du Beyfortus® : en pharmacie hospitalière et en pharmaciede ville (délai approvisionnement 3 à 5 jours)
- ▪ Conservation : au réfrigérateur (entre 2°C et 8°C). Peut être conservé àtempérature ambiante (20-25 °C), à l’abri de la lumière pendant 8 heuresmaximum.
- ▪ Co administration possible avec les vaccins
Si plusieurs bronchiolites, possible évolution en asthme du nourrisson en fonction de facteurs de risque.
Article paru dans The Lancet en janvier 2022 qui a permis d’identifier des groupes à risque:
- ATCD respiratoire avant la 1er bronchiolite: 1 fois sur 2
- Présence d’un eczéma; 1 fois /4
- Infection respiratoire avec autres types de virus que le VRS (ex rhinovirus)
- ATCD familiaux d’asthme: environ 1 fois sur 3
- Age de survenue un peu plus tardive ( après 6 mois)
Chez les enfants de ce groupe à risque, le risque de développer un asthme entre 6 et 7 ans est majoré de 250%