La vaccination représente, avec l’amélioration des conditions d’hygiène et l’instauration de l’antibiothérapie, le facteur essentiel de réduction des maladies infectieuses dans le monde.
Grâce à la vaccination, des millions de vies sont sauvées chaque année et une maladie, la variole a été complètement éradiquée .
Certaines maladies ont actuellement disparu ou sont beaucoup plus rares, grâce aux programmes de vaccination : Tétanos, Diphtérie, Poliomyélite, Coqueluche, Haemophilus influenzae b, Hépatite b, Rougeole, Oreillons, Rubéole.
Cependant les agents responsables de ces maladies restent présents dans l’environnement ou chez des porteurs sains, et une diminution ou un arrêt des vaccinations provoquerait une nouvelle émergence de ces pathologies.
Certaines personnes ne peuvent pas être vaccinées pour des raisons médicales ( qui sont en réalité très peu nombreuses).
La vaccination de la collectivité permet de les protéger en réduisant la circulation des agents infectieux.
LA VACCINATION, UNE PROTECTION INDIVIDUELLE, MAIS AUSSI COLLECTIVE

Elle présente un intérêt :
- pour la santé : en évitant des complications liées aux maladies concernées,
- économique : en diminuant le recours aux soins, les hospitalisations, les handicaps ou encore les arrêts de travail…
Une bonne couverture vaccinale pour une protection collective optimale.
L’immunité de groupe permet à des sujets non immunisés d’éviter la contamination à condition que la couverture vaccinale de la population soit suffisante (≥ 95 % pour la rougeole).
En effet, les personnes immunisées font barrage entre les individus contagieux et les individus non immunisés. Le pathogène cesse alors de circuler dans la population. Une telle protection de groupe protège donc les sujets vaccinés, mais aussi les non vaccinés.
Cette stratégie a déjà permis d’éliminer la variole, en France et à travers le monde. Elle pourrait conduire à l’élimination de maladies comme la rougeole ou l’hépatite B.
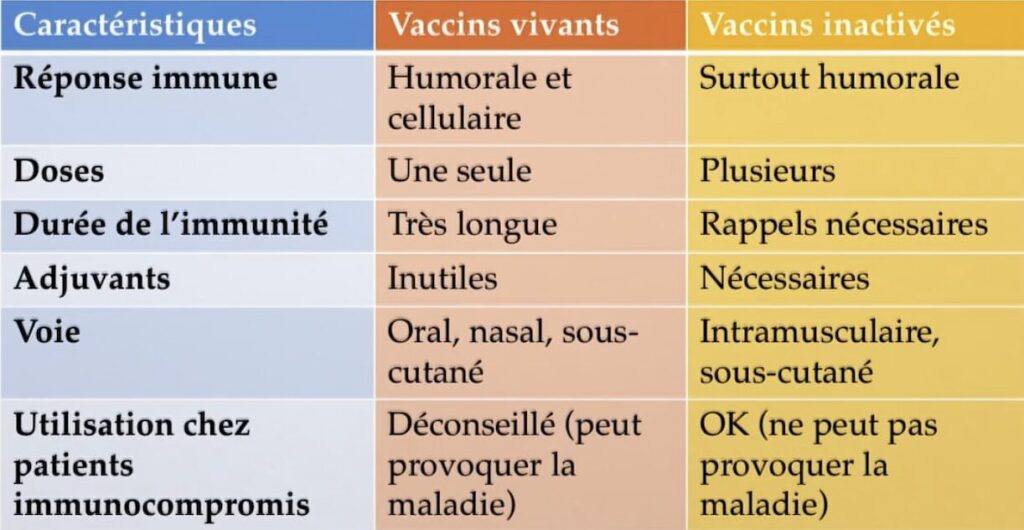
VACCINS VIVANTS OU NON VIVANTS
Il existe différents types de vaccins.Ce tableau simplifié permet d’en voir les grandes différences:
LIENS UTILES
1) https://solidaritessante.gouv.fr/IMG/pdf/Guide_des_vaccinations_edition_2012.pdf–
CALENDRIER VACCINAL 2025 INFOVAC
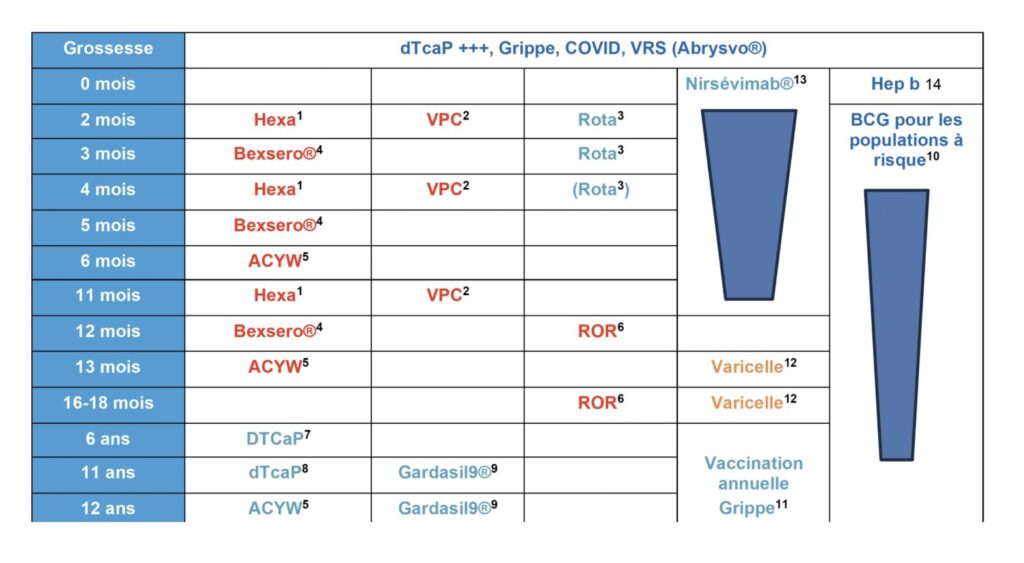
- Diphtérie – Tétanos – Poliomyélite : Les rappels de l’adulte sont recommandés à âges fixes soit 25, 45, 65 ans et ensuite tous les dix ans.
- La diphtérie est une maladie provoquée par une bactérie : Corynebacterium diphteriae. Elle n’existe que chez l’homme et est transmise par des gouttelettes de sécrétions émises lors de la toux ou d’éternuements, plus rarement par le contact des mains. La diphtérie cutanée historiquement plus rare, semble proportionnellement augmenter de fréquence. Son diagnostic est évoqué par la présence de fausses membranes sur une plaie ou d’une ulcération cutanée préexistante, alors volontiers polymicrobienne.
- Le tétanos : La bactérie responsable du tétanos (Clostridium tetani) se trouve partout, et en particulier dans la terre et la poussière ramenée de l’extérieur. La bactérie sécrète une toxine qui provoque la maladie. Même une petite blessure insignifiante, même si elle a été désinfectée, peut être à l’origine d’un tétanos. Le tétanos provoque des crampes musculaires prolongées intenses et très douloureuses. Si les muscles respiratoires sont atteints, même la prise en charge dans une unité de soins intensifs ne permet pas d’éviter qu’environ 25% des patients atteints de tétanos meurent. En France, on recense une vingtaine de cas de tétanos chaque année, le plus souvent chez des personnes âgées.
- La Poliomyélite ou paralysie infantile est due aux poliovirus qui appartiennent à une famille de virus très fréquente les Picornaviridae qui comporte aussi d’autres entérovirus et les rhinovirus. Il s’agit de virus strictement humains, très contagieux, transmis par le contact avec des excréments (mains souillées) ou de l’eau contaminée. Beaucoup de personnes attrapent cette infection sans même le savoir. Chez moins 1% des personnes infectées, la maladie cause des paralysies douloureuses et souvent irréversibles, liées à l’atteinte des neurones moteurs de la corne antérieure de la moelle spinale. Si le virus de la poliomyélite touche le système nerveux central, le centre de contrôle des voies respiratoires ou de la circulation sanguine, la maladie évolue alors vers la mort dans 2 à 6 cas sur 10. Le virus circule malheureusement encore toujours dans différentes régions du monde (–> recommandations pour les voyageurs dans certains pays). La réapparition ces dernières années de la polio dans des pays développés (Israël, Londres, New-York …) a déclenché de larges campagnes de vaccination notamment chez les enfants. Comment la polio peut-elle réapparaitre ? Une partie de ces virus sont dérivés des vaccins oraux vivants encore utilisés dans la partie du monde qui ne dispose pas d’assez de ressources pour passer aux vaccins inactivés. Leur présence dans les eaux usées reflète les mouvements des populations, les virus vaccinaux étant excrétés dans les selles. Il n’existe toujours aucun médicament pour traiter une poliomyélite, les seuls traitements sont supportifs.
- Coqueluche : Le rappel coqueluche se fait à 25 ans. Les futurs parents sont particulièrement concernés, car la vaccination protège les nourrissons de moins de 6 mois dont la vaccination n’est pas complète. A toutes les femmes enceintes (entre la 20 et 36 semaines d’aménorrhée), pour qu’elles puissent transmettre des anticorps protecteurs à leur bébé.
- La coqueluche est une maladie provoquée par une bactérie : Bordetella pertussis. Une bactérie proche peut aussi être impliquée : B. parapertussis. Cette bactérie strictement humaine est très transmissible par voie aérienne : la maladie est très contagieuse R0 = 10-14. Elle circule encore activement malgré les programmes de vaccination. Les violents accès de toux peuvent durer pendant des semaines et empêchent l‘enfant de bien respirer, de dormir et de s’alimenter. Typiquement elle se présente sous formes de quintes prolongées se terminant par une reprise inspiratoire brutale (le chant du coq).
- La coqueluche est une maladie très grave chez les petits nourrissons (Hospitalisation quasi-constante, séjour en réanimation fréquent, décès non rare)→ les protéger est donc fondamental. Pour les protéger il faut: Vacciner les femmes enceintes ++++
- Heamophilus Influenzar type b (Hib): c’est le nom d’une bactérie strictement humaine qui provoque chez les nourrissons et les petits enfants, des infections graves comme des méningites purulentes, des septicémies (infections du sang), des épiglottites (infections de l’épiglotte pouvant conduire à l’asphyxie), des pneumonies ou des infections cutanées graves (dermo-hypodermite). Même en administrant des antibiotiques efficaces, dans un cas sur 10, des séquelles graves et irréversibles comme une surdité, un handicap physique ou mental – ou même la mort survenaient. Avant l’introduction de la vaccination en France environ 1000 enfants étaient victimes d’une infection sévère à Hib. Depuis que ce vaccin fait partie du calendrier vaccinal de base dans presque tous les pays du monde. En France, il n’y a plus que quelques cas par an, la plupart chez des enfants qui ne sont pas ou insuffisamment vaccinés. Cependant depuis quelques années, après le passage à un schéma 2+1 à la place d’un 3+1, une remontée modeste mais réelle du nombre de cas a été observée.
- Hépatite B : Si la vaccination n’a pas été effectuée au cours de la première année de vie, elle peut être réalisée jusqu’à 15 ans inclus. A partir de 16 ans, elle est recommandée uniquement chez les personnes exposées au risque de l’hépatite B. Le virus de l’hépatite B (strictement humain) s’attrape par contact avec le sang, ou lors de rapports sexuels non protégés avec une personne infectée. La phase aiguë se manifeste par une jaunisse (coloration jaune de la peau et des yeux), de la fatigue et des vomissements. Elle peut cependant passer inaperçue. Le risque principal de l’hépatite B est qu’elle devienne chronique et entraîne le développement d’une cirrhose ou d’un cancer du foie. Ce risque est particulièrement élevé (50-90%) pour les nouveau-nés de mères infectées, qui doivent absolument être protégés par la vaccination dès leur naissance. Dans la population adulte, le risque de développer une hépatite B chronique est d’environ 1 sur 10. Une personne qui a été infectée par le virus de l’hépatite B peut rester contagieuse toute sa vie (porteur chronique). Avant l’introduction de la vaccination généralisée des enfants et des adolescents une personne sur 20-40 en Europe attrapait une hépatite B au cours de la vie.
- Pneumocoques : Les pneumocoques sont des bactéries à Gram positif strictement humain) se présentant sous formes de diplocoque. 1ers agents des bactériémies et septicémies. 1ers agents des pneumonies. 1ers ou 2èmes agents des méningites. 1ers ou 2èmes agents des OMA. Plus, de nombreuses infections +/- sévères : sinusites, mastoïdites, cellulites, ostéo-arthrites, péritonites primitives…
- Méningocoque C : A partir de l’âge de 5 mois et jusqu’à l’âge de 24 ans inclus, une dose unique est recommandée pour ceux qui ne sont pas déjà vaccinés.
- Rougeole – Oreillons – Rubéole : Pour les personnes nées à partir de 1980, être à jour signifie avoir eu deux doses de vaccin.
- BCG (Tuberculose) : La vaccination contre la tuberculose est recommandée à partir de 1 mois et jusqu’à l’âge de 15 ans chez certains enfants exposés à un risque élevé de tuberculose.
- Papillomavirus humain (HPV) : La vaccination est recommandée chez les filles âgées de 11 à 14 ans avec un rattrapage jusqu’à 19 ans inclus. La vaccination des garçons aux mêmes âges sera mise en place à partir du 1er janvier 2021. De plus, la vaccination est recommandée aux hommes ayant des relations sexuelles avec des hommes (HSH) jusqu’à l’âge de 26 ans.
- Grippe : La vaccination est recommandée, chaque année, notamment pour les personnes à risque de complications : les personnes âgées de 65 ans et plus, celles atteintes de certaines maladies chroniques, dont les enfants à partir de 6 mois, les femmes enceintes et les personnes obèses (IMC>40kg/m²). HAS 2024: recommandation dès l’âge de 2 ans.
- Zona : La vaccination est recommandée chez les personnes âgées de 65 ans à 74 ans inclus.
Concernant la population pédiatrique nous proposons d’ajouter des vaccinations supplémentaires afin d’améliorer la protection de nos enfants
- ROTAVIRUS : les études s’accumulent pour confirmer l’excellent rapport bénéfice risque de cette vaccination. Les résultats sont sans équivoque : baisse spectaculaire des pathologies dues aux rotavirus, des hospitalisations et des passages aux urgences, sans aucune augmentation (voire une baisse) de l’incidence des invaginations intestinales aiguës dans la première année de vie.
- VARICELLE: schéma en 2 doses à 12 et 24 mois Varicelle : l’expérience américaine accumulée depuis plus de 20 ans montre l’excellente efficacité contre la varicelle et le zona ainsi que la bonne tolérance de ces vaccins. De plus, contrairement aux craintes de certains, chez les sujets non vaccinés, aucune augmentation de l’incidence du zona ou de l’âge des varicelles n’a été observée.
- HEPATITE A schéma en 2 doses à 13 et 18-24 mois.